Caso del mes febrero 2023
« Todos los casos
Caso del mes febrero 2023
Descripción
Autores
- Esther Martín Ramírez [email protected]
- Irene Garrido Morro [email protected]
- Isabel Herrera Herrera [email protected]
- Pilar Fernández García [email protected]
- Juan Adán Guzmán de Villoria Lebiedziejewski [email protected]
- Hospital General Universitario Gregorio Marañón (Madrid)
Historia Clínica
Leyendas

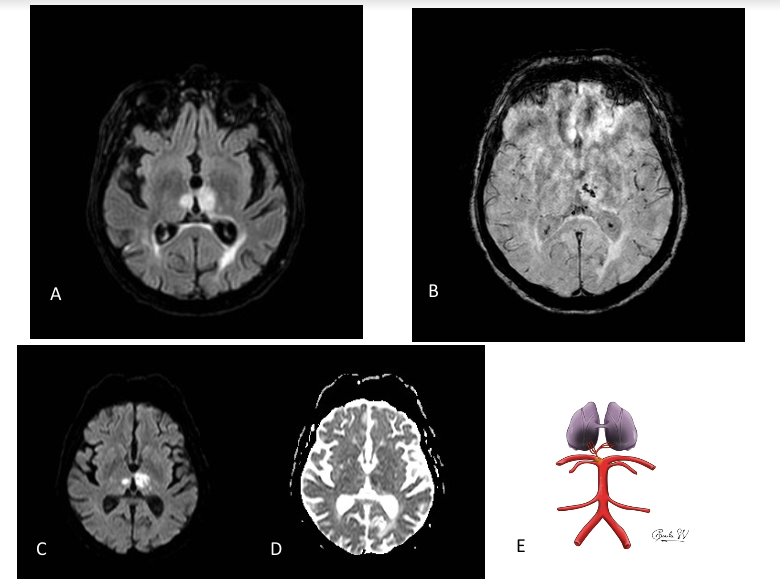
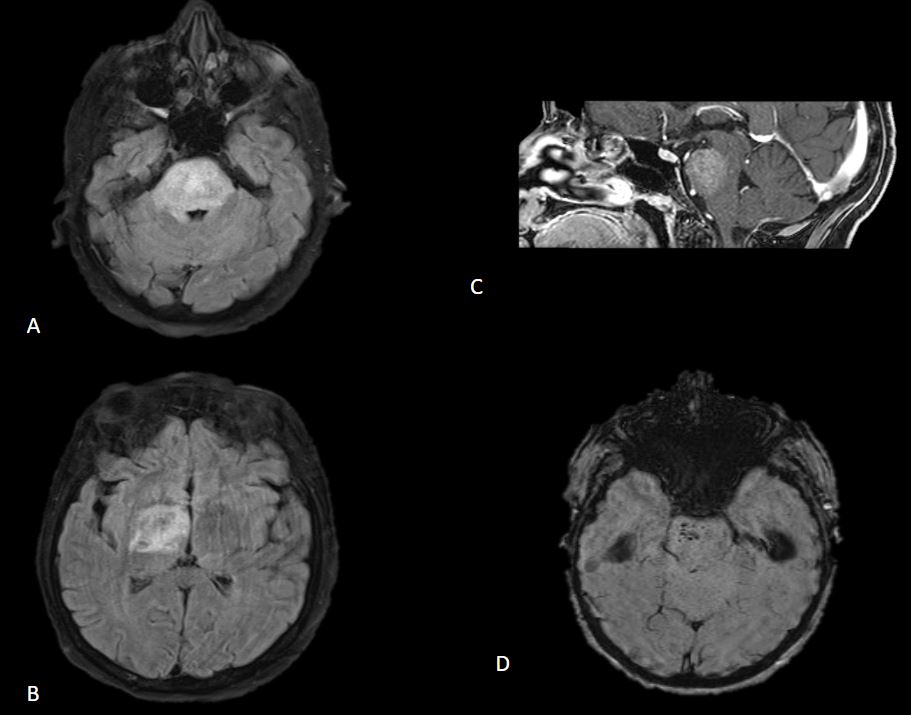
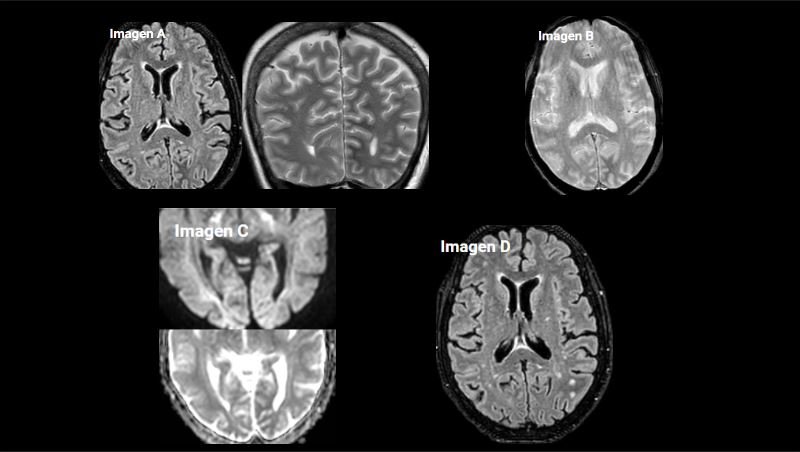
Imagen A. RM craneal secuencia FLAIR axial y T2 coronal. Hipointensidad subcortical difusa, de bordes mal definidos, en la sustancia blanca del lóbulo occipital izquierdo y ligera hiperintensidad cortical.
Imagen B. RM craneal secuencia T2* EG. Hipointensidad de la sustancia blanca del lóbulo occipital izquierdo, sin mostrar artefactos por susceptibilidad magnética, sin restos de hemosiderina.
Imagen C. RM craneal secuencia difusión (factor b= 2500 s/mm²) y mapa ADC, muestra una sutil restricción asociada.
Imagen D. RM craneal secuencia FLAIR axial. Realizada 6 semanas después tras resolución de la hiperglucemia, observando desaparición de los hallazgos visualizados en el estudio previo.
Diagnóstico
Diagnóstico.
CRISIS DEL LÓBULO OCCIPITAL E HIPOINTENSIDAD SUBCORTICAL T2 POR HIPERGLUCEMIA NO CETÓSICA.
Presentación clínica:
Es un cuadro clínico que cursa con hiperglucemia hiperosmolar y deshidratación intracelular, sin formación de cuerpos cetónicos. Es una complicación grave de la diabetes mellitus y puede presentar múltiples síntomas neurológicos como delirium, epilepsia, hemianopsia, hemiparesia y hemibalismo, entre otros. Aunque típicamente cursa con crisis parciales motoras, también se han descrito crisis parciales occipitales, que cursan con alucinaciones visuales, visión borrosa, hemianopsia homónima y cefalea.
Pruebas de imagen:
Dentro de las pruebas de imagen, la TC suele ser completamente normal.
En las RM se identifica una hipointensidad en T2 y FLAIR en la sustancia blanca subcortical del lóbulo occipital afecto, junto con ligera hiperintensidad de la cortical adyacente. En una secuencia T2 eco-gradiente también aparece una hipointensidad de la sustancia blanca. En la difusión se puede objetivar una ligera hiperintensidad de la cortical adyacente. Tras la administración de contraste, se observa un realce leptomeníngeo en región parieto-occipital.
Diagnóstico diferencial:
Síndrome de encefalopatría posterior reversible (PRES), infarto subagudo, alteraciones secundarias a estatus epiléptico, metástasis leptomeníngea , meningitis o meningoencefalitis.
Tratamiento:
Las crisis asociadas a hiperglucemia no cetósica son refractarias a antiepilépticos. El tratamiento óptimo incluye la fluidoterapia agresiva y el control de la glucemia, con una evolución clínica favorable y desaparición de los hallazgos radiológicos.
BIBLIOGRAFÍA:
Fuyuko Sasaki et al. Occipital lobe seizures and subcortical T2 and T2* hypointensity associated with nonketotic hyperglycemia: a case report. Journal of Medical Case Reports. 2016; 10: 228-231.
Swapna L. Putta et al. Occipital seizures and subcortical T2 hypointensity in the setting of hyperglycemia. Epilepsy & Behavoir Case Reports. 2014; 96-99.