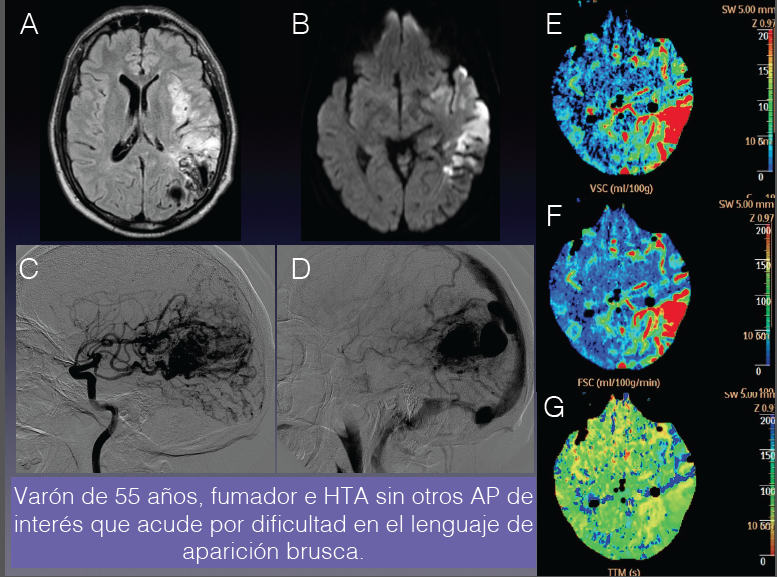
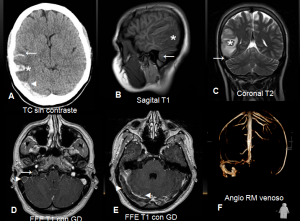
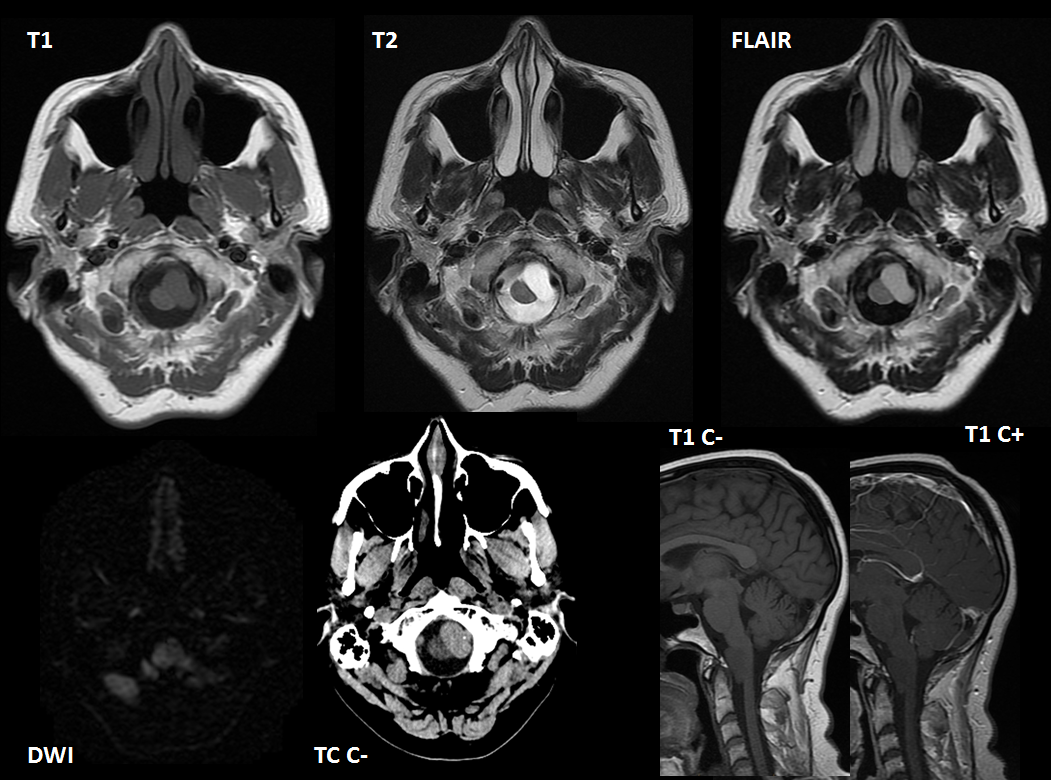
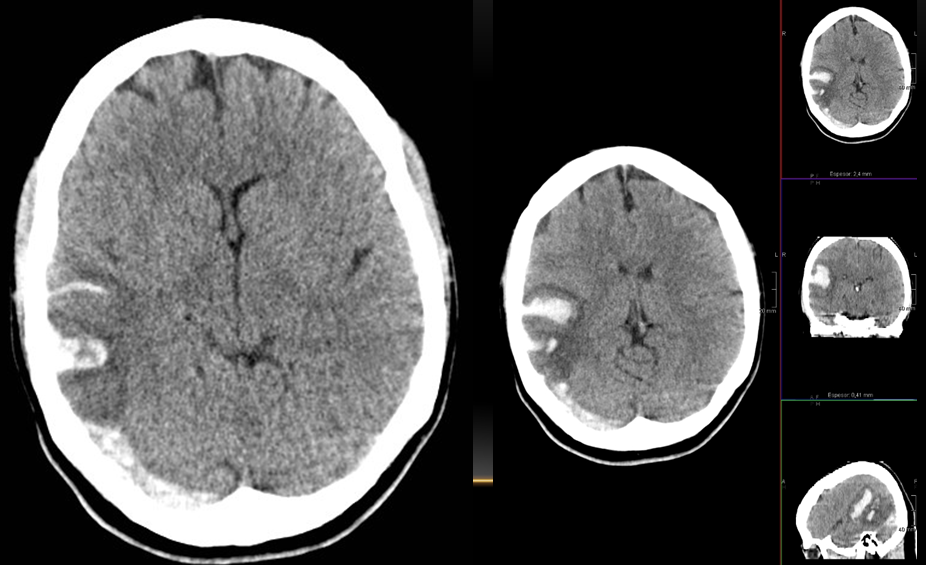
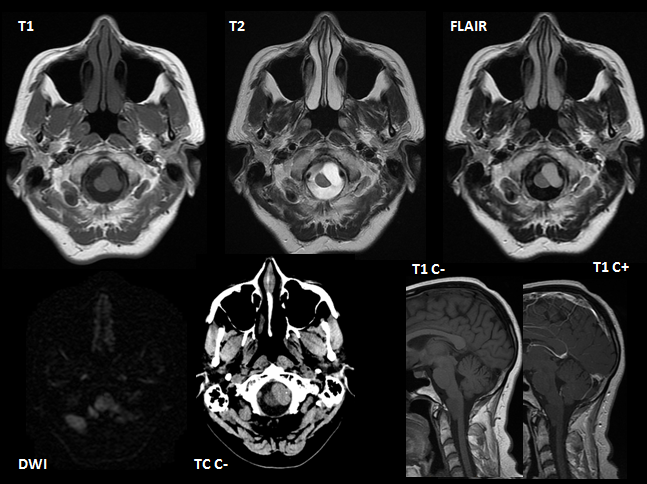
Trombosis de senos venosos durales (seno transverso y sigmoide derechos) e infarto venoso con transformación hemorrágica secundario.
Comentario
La incidencia anual de trombosis de senos venosos durales es de 3-4 casos por millón de personas. Es más frecuente en mujeres jóvenes en tratamiento anticonceptivo oral aunque hasta en un 30% de los casos es idiopática.
Existe gran variabilidad clínica: asintomático, presentación clásica (cefalea, vómitos, papiledema y convulsiones) y, en casos más severos, déficits neurológicos focales, disminución del nivel de conciencia y coma.
En un 30% de los casos la trombosis de los senos venosos puede provocar hipertensión con edema cerebral e infarto parenquimatoso venoso secundario que, frecuentemente, es hemorrágico.
El diagnóstico por TC suele ser difícil de establecer. El seno afecto se ve hiperdenso sin contraste; tras contraste se identifica la ausencia de llenado (signo del delta vacío). En RM el trombo agudo es isointenso en T1 e hipointenso en T2; el subagudo es hiperintenso en T1. La angio-RM venosa confirma el diagnóstico.
La anti coagulación sistémica sigue siendo el tratamiento de primera línea , incluso en el contexto de infarto venoso asociado. Las técnicas endovasculares son una alternativa terapéutica en casos severos.
DIAGNÓSTICO DIFERENCIAL:
La trombosis de senos venosos tiene un diagnóstico diferencial limitado: flujo lento, variantes anatómicas (hipoplasia del seno transverso) y granulaciones aracnoideas.
El diagnóstico diferencial de hemorragias intraparenquimatosas y subaracnoideas no traumáticas en pacientes jóvenes incluye: ruptura de malformación arteriovenosa, infarto venoso secundario a trombosis venosa y síndrome de vasoconstricción cerebral reversible, entre otros.
Varón, 73 años. En estudio de estenosis carotídea.