
European Course in Pediatric Neuroradiology
22-25 January 2019
Mylan, Italy
(más…)

22-25 January 2019
Mylan, Italy
(más…)

May 18-23, 2019
Hynes Convention Center Boston, MA
(más…)
[vc_row][vc_column width=»2/3″ css=».vc_custom_1465209335188{margin-top: 20px !important;}»][vc_column_text css=».vc_custom_1542976031180{margin-bottom: 20px !important;padding-top: 10px !important;padding-right: 10px !important;padding-bottom: 10px !important;padding-left: 10px !important;background-color: #cac6bd !important;}»]
[/vc_column_text][vc_single_image image=»5048″ img_size=»full» alignment=»center» css=».vc_custom_1542796710841{margin-top: 20px !important;margin-bottom: 20px !important;background-color: #c5c1b9 !important;}»][vc_column_text css=».vc_custom_1465810382515{padding-top: 20px !important;padding-right: 20px !important;padding-bottom: 20px !important;padding-left: 20px !important;background-color: #cac6bd !important;}»]
[/vc_column_text][/vc_column][vc_column width=»1/3″ css=».vc_custom_1465547207411{margin-top: 20px !important;margin-bottom: 20px !important;}»][vc_btn title=»Cartel» color=»warning» size=»lg» align=»center» i_icon_fontawesome=»fa fa-file-powerpoint-o» link=»url:https%3A%2F%2Fdivi.senr.org%2Fwp-content%2Fuploads%2F2018%2F11%2FImagen_SERN19_lq.pdf||target:%20_blank» add_icon=»true» button_block=»true»][vc_btn title=»Web del congreso» color=»sky» size=»lg» align=»center» i_icon_fontawesome=»fa fa-link» link=»url:https%3A%2F%2Fdivi.senr.org%2Fcongreso2019||target:%20_blank» add_icon=»true» button_block=»true»][vc_btn title=»Envío de comunicaciones aceptadas» color=»blue» size=»lg» align=»center» i_icon_fontawesome=»fa fa-upload» link=»url:https%3A%2F%2Fdivi.senr.org%2Fcongreso2019%2Findex.php%2Fcomunicaciones%2F|title:Env%C3%ADo%20de%20comunicaciones%20aceptadas|» add_icon=»true» button_block=»true»][/vc_column][/vc_row][vc_row full_width=»stretch_row_content_no_spaces» css=».vc_custom_1465546792776{margin-top: 20px !important;margin-bottom: 20px !important;padding-top: 20px !important;padding-bottom: 20px !important;}»][vc_column][vc_column_text css=».vc_custom_1542796756203{margin-bottom: 20px !important;padding-right: 30px !important;padding-left: 30px !important;}»]SANTANDER[/vc_column_text][stm_gmap map_zoom=»13″ lat=»43.4692391″ lng=»-3.7684016″][/vc_column][/vc_row][vc_row full_width=»stretch_row»][vc_column width=»2/3″][/vc_column][vc_column width=»1/3″][/vc_column][/vc_row]
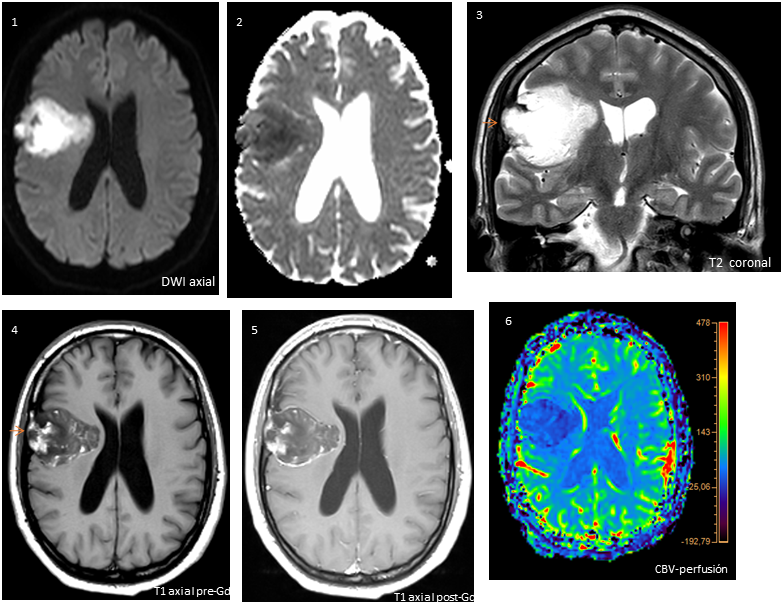
« Todos los casos

Diagnóstico.
BIBLIOGRAFÍA:
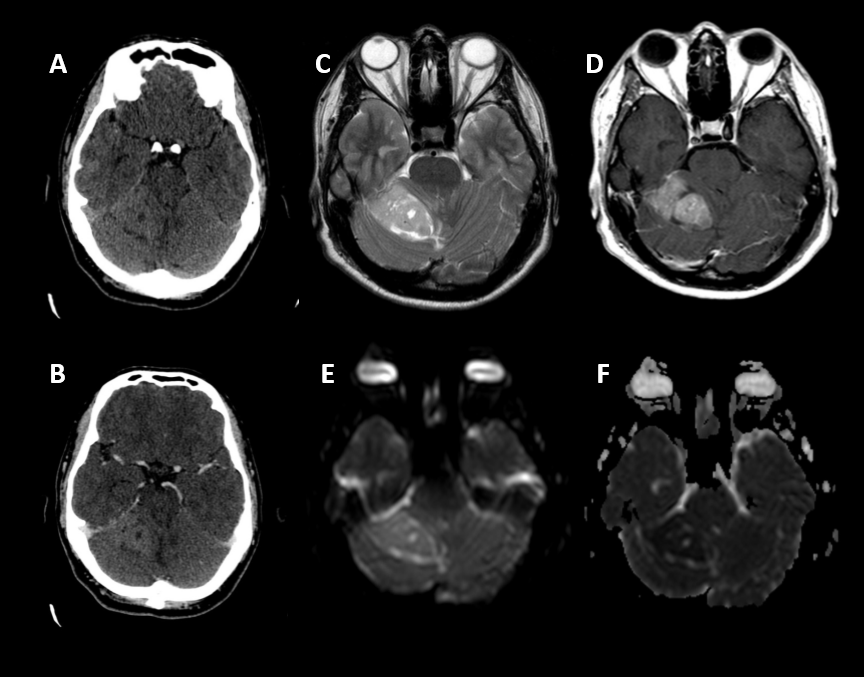
« Todos los casos

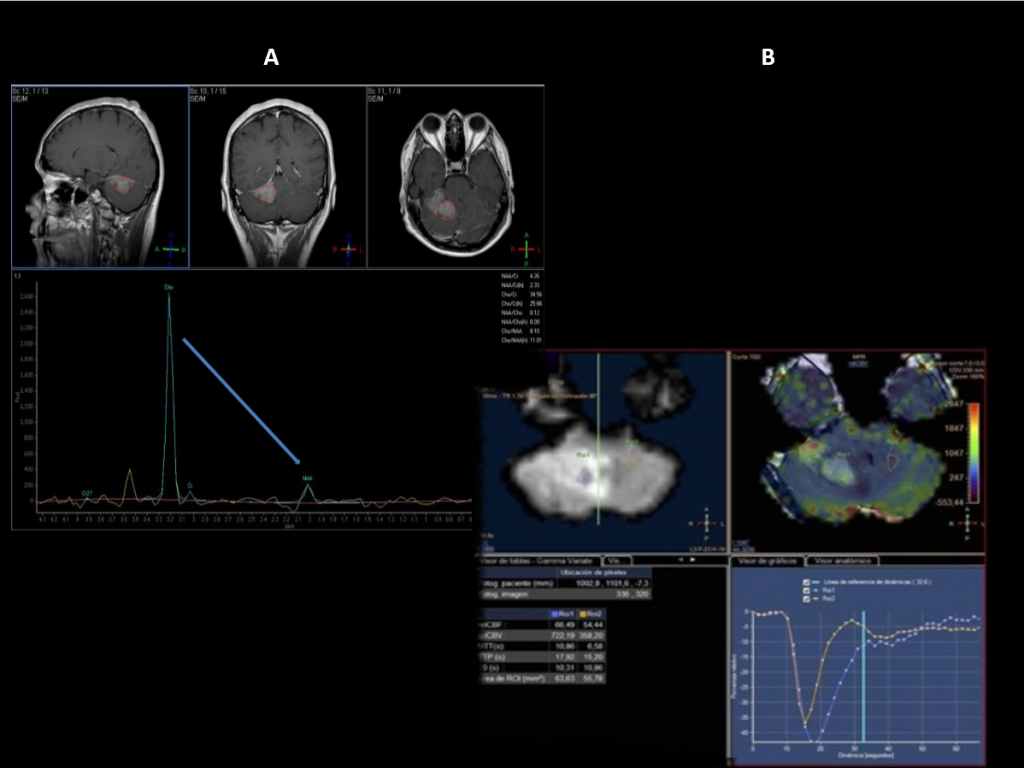
Diagnóstico.
Meduloblastoma cerebeloso (AP: meduloblastoma con patrón desmoplásico/nodular (grado IV de la OMS))
Resumen:
BIBLIOGRAFÍA: