Caso del mes julio 2020
« Todos los casos
Caso del mes julio 2020
Descripción
Autores
- Alemán Millares, Raque ([email protected])
- Santos Armentia, María Eloísa
- (Hospital POVISA, Vigo)
Historia Clínica
Leyendas
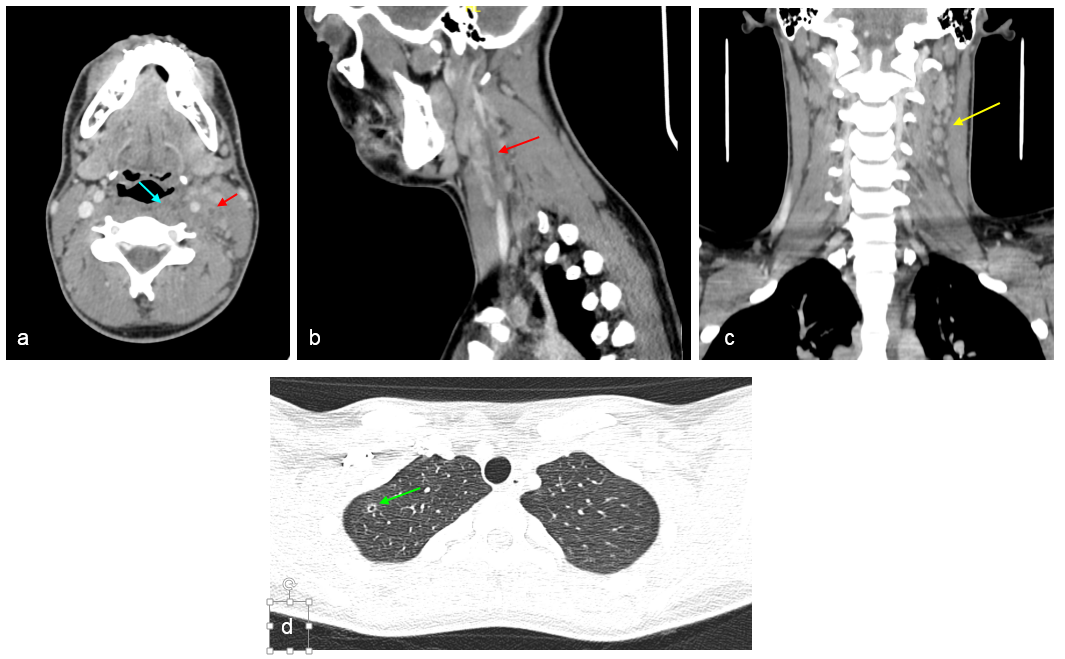
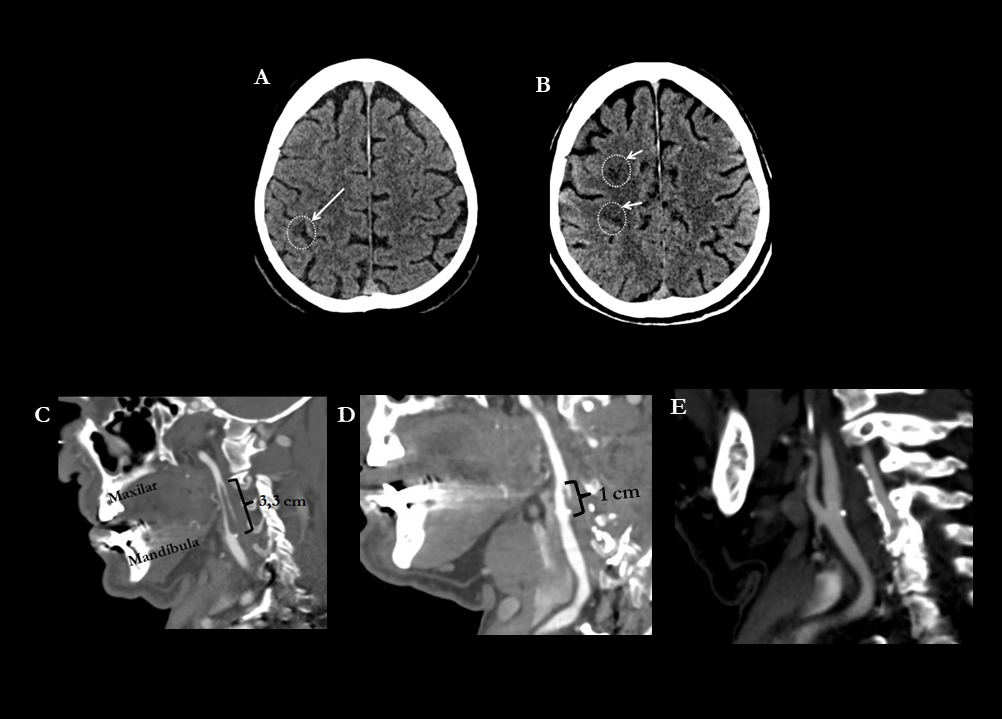
A y B. TC craneal basal. Cortes axiales.
Las fechas señalan 3 lesiones hipodensas de nueva aparición a nivel de la circunvolución postcentral derecha y en corona radiata ipsilateral, compatibles con infartos recientes en el territorio de la ACM derecha
C. Angio-TC realizado el mismo día. Reconstrucción sagital. En el interior de la arteria carótida interna derecha se evidencia un defecto de repleción compatible con trombo flotante de 3,3 cm.
D. Angio-TC realizado 7 días después. Se objetiva una disminución significativa del trombo flotante, pasando de los 3,3 cm de longitud al 1 cm.
E. Angio-TC realizado 14 días después. Práctica resolución del trombo en el interior de la carótida interna. Únicamente se visualiza una pequeña placa de ateroma fibrocálcica que no ocasiona estenosis.
Diagnóstico
Diagnóstico.
Pequeñas áreas de infarto isquémico agudo cortical postcentral derecha y en coronas radiatas.
Se consultó de forma urgente con la Unidad de Ictus del centro de referencia que desestimó realizar fibrinolisis (infarto previo reciente) así como la trombectomía (ante la ausencia de trombo en porción intracraneal y riesgo de complicaciones), indicando doble antiagregación, reposo absoluto y heparina de bajo peso molecular.
Tras 2 semanas de tratamiento se produjo la práctica resolución del trombo.
BIBLIOGRAFÍA:
Bhatti AF, Leon LR, Labropoulos N, Rubinas TL, Rodriguez H, Kalman PG, Schneck M, Psalms SB, Biller J. Free-floating thrombus of the carotid artery: literature review and case reports. (2007) Journal of vascular surgery. 45 (1): 199-205.