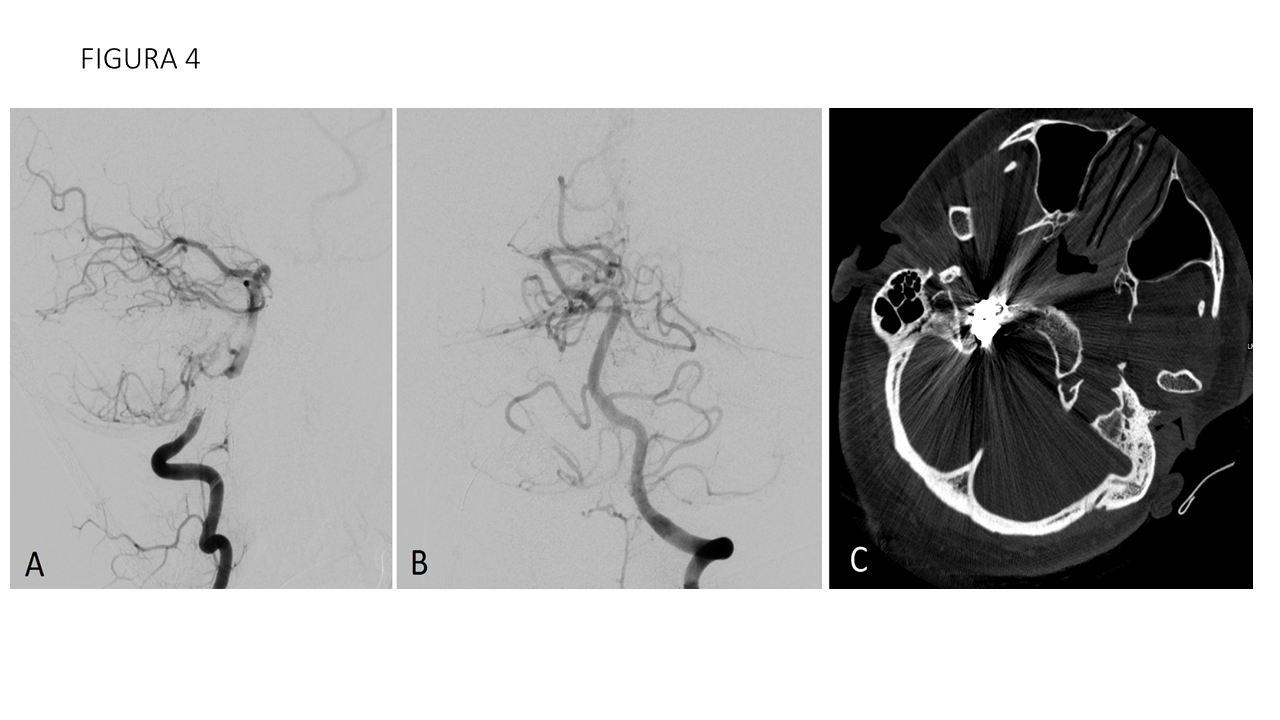
Diagnóstico.
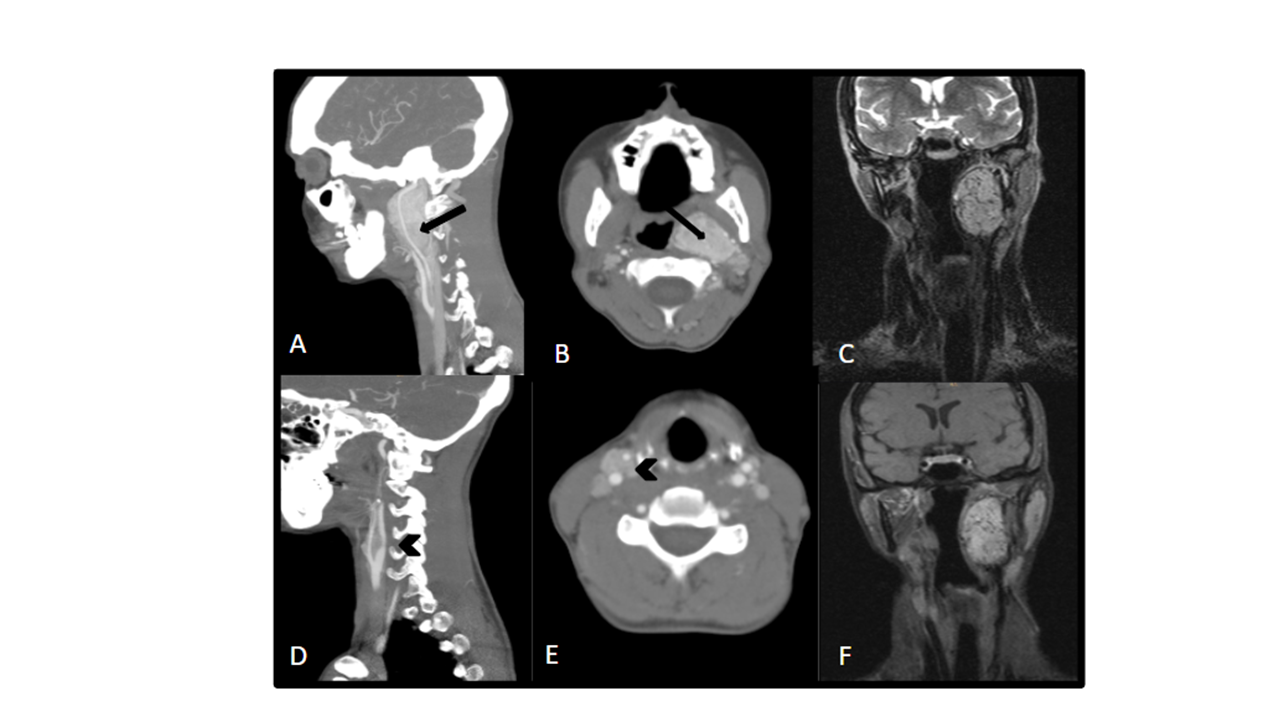
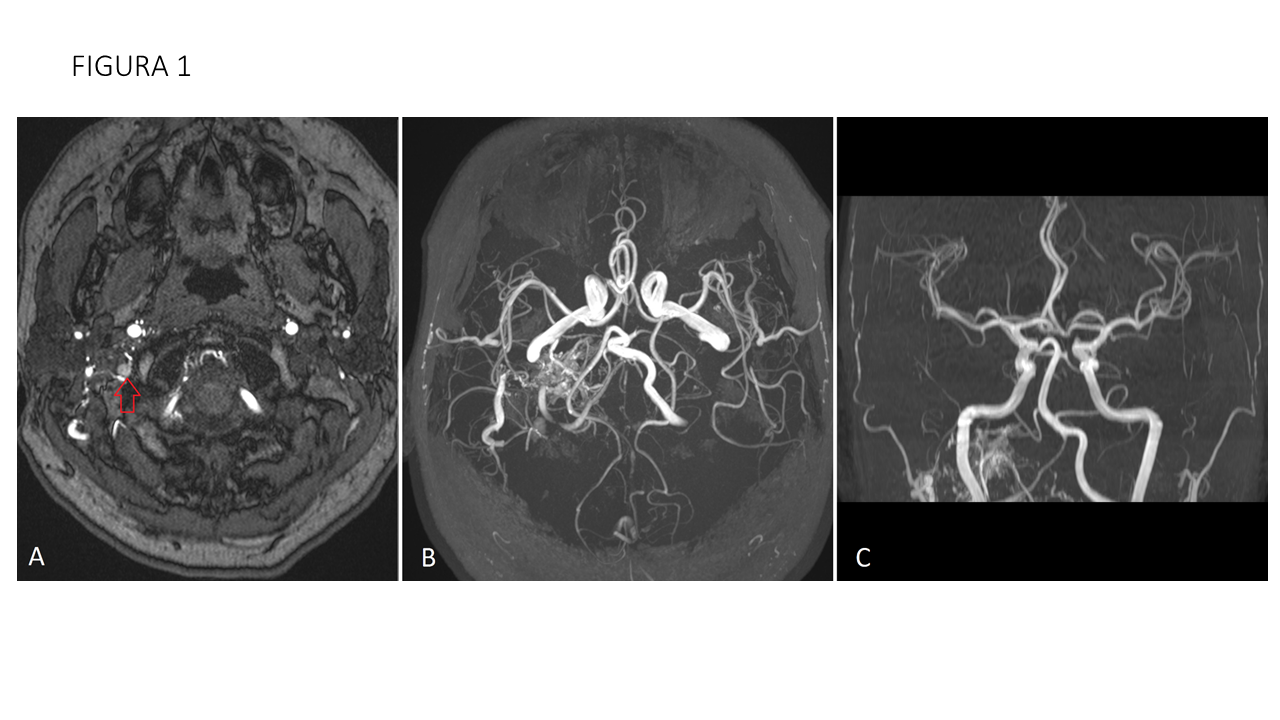
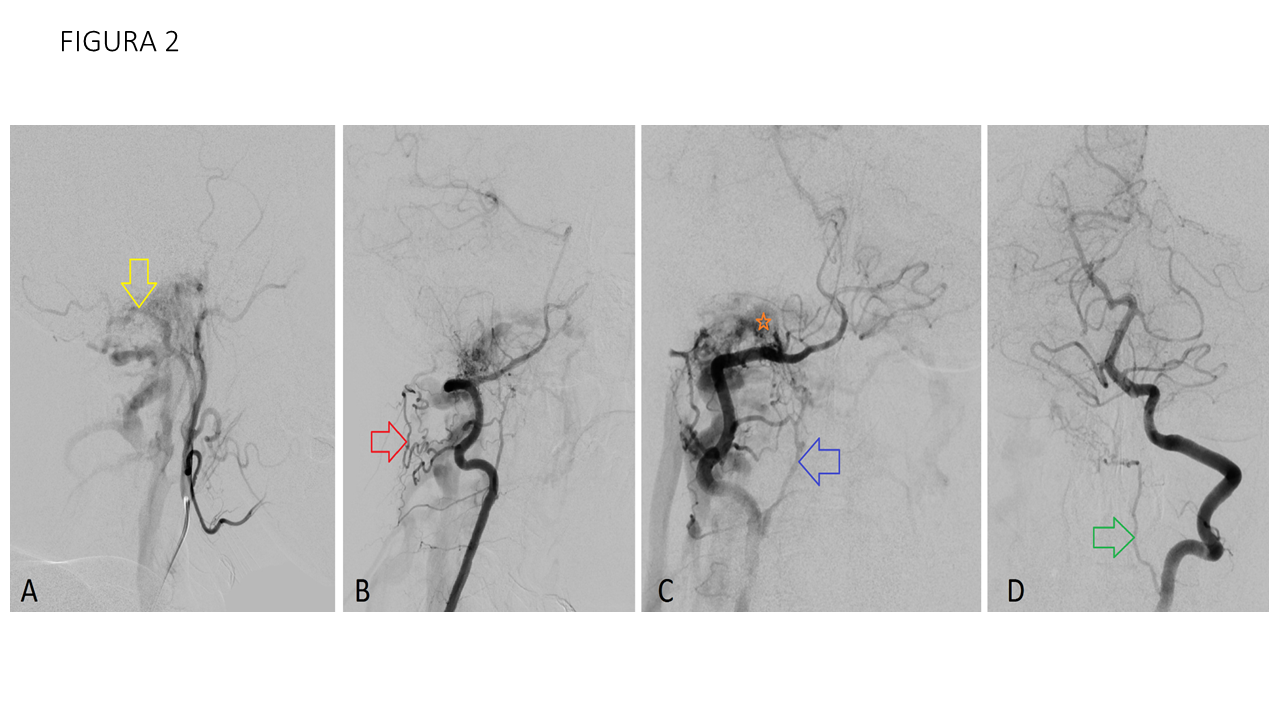
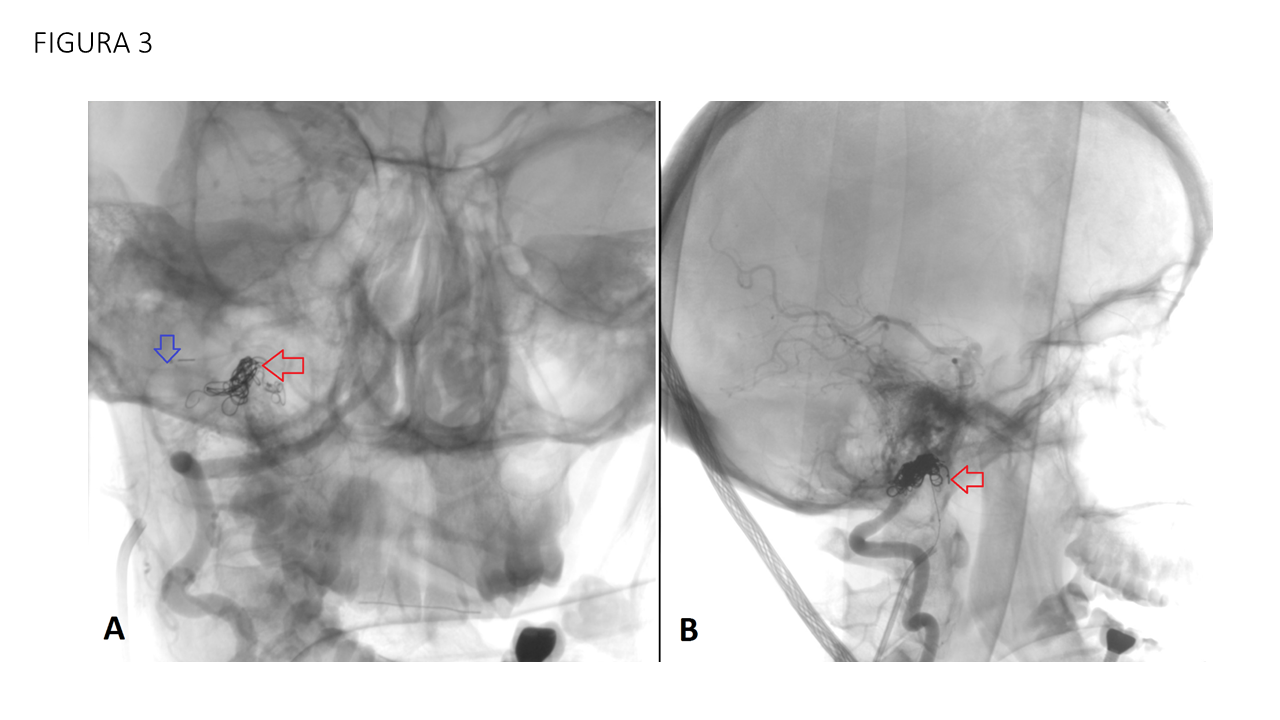
Las fístulas arteriovenosas durales son conexiones patológicas arteriovenosas adquiridas, de vasos que normalmente irrigan las meninges. La fosa posterior suele ser una localización frecuente, afectando al seno transverso y sigmoide. Sin embargo, las fístulas arteriovenosas que afectan a las venas condíleas anteriores y posteriores son muy infrecuentes, y tienen implicaciones clínicas importantes. La clínica es típica de las fístulas arteriovenosas, con tinnitus pulsátil, pudiendo aparecer también síntomas oftalmológicos (proptosis, diplopía) por el reflujo venoso hacia el seno petroso inferior, seno cavernoso y vena oftálmica. A veces se objetivan parálisis del nervio hipogloso y en caso de drenaje venoso cortical, sangrado intracraneal. Se realizó RM que ya mostraba una arterialización de la vena yugular derecha. A raíz de dichos hallazgos se completa el estudio con angiografía, confirmando el hallazgo de fístula condílea derecha con aportes arteriales predominantes desde arteria faríngea ascendente (rama neuromeníngea) y arteria occipital derechas, así como desde ambas arterias vertebrales con aportes musculares. Debido a que se involucran las arteria faríngea y ramas meníngeas de las arterias vertebrales, el tratamiento con embolización vía arterial no es recomendable, debido a las anastomosis peligrosas así como la tortuosidad de los vasos, lo que se traduce en su dificultad para cateterizarlas y realizar una embolización segura. Por esta razón, se opta por la embolización con coils del pie de fístula por vía venosa, que ha demostrado ser un tratamiento con resultados satisfactorios.
BIBLIOGRAFÍA:
Hellstern, V., Aguilar-Pérez, M., Schob, S. et al. Endovascular Treatment of Dural Arteriovenous Fistulas of the Anterior or Posterior Condylar Vein. Clin Neuroradiol 29, 341–349 (2019).
Robert Ernst, Robert Bulas, Thomas Tomsick, et al. Three Cases of Dural Arteriovenous Fistula of the Anterior Condylar Vein within the Hypoglossal Canal. American Journal of Neuroradiology Nov 1999, 20 (10) 2016-2020;
Spittau B, Millán DS, El-Sherifi S, et al. Dural arteriovenous fistulas of the hypoglossal canal: systematic review on imaging anatomy, clinical findings, and endovascular management. J Neurosurg. 2015;122(4):883-903. doi:10.3171/2014.10.JNS14377