Diagnóstico.
GLIOMA DIFUSO DE LA LINEA MEDIA DE ALTO GRADO INTRAMEDULAR
Concepto: Los gliomas de alto grado e infiltración difusa son un grupo heterogéneo de tumores del SNC de estirpe glial con mal pronóstico. Dentro de ellos el glioma difuso de la línea media es un subtipo de glioma astrocítico difuso que surge de las estructuras cerebrales de la línea media del SNC. Fue reconocido dentro de la clasificación de la OMS de 2016 como un nuevo tipo tumoral, con mutación K27M de la histona H3 (más común en el gen H3F3A y menos probable en el gen HIST1H3B), estableciendo cuatro subtipos según la variante de la histona H3: DMG H3.3 mutante, DMG H3.1 mutante y DMG H3 wild type. Según la clasificación de 2021 de la OMS actual, se encuentra dentro del grupo de gliomas difusos de alto grado de tipo pediátrico, correspondiente al grado IV; con un muy mal pronóstico. Es predominantemente una enfermedad de la infancia; sin embargo, también puede ocurrir en adultos. Los cuatro criterios para su diagnóstico son: la infiltración difusa, su ubicación en la línea media (tálamo, hipotálamo, tercer ventrículo, región pineal, cerebelo, tronco cerebral y médula espinal), sus características histológicas típicas y la presencia de la mutación H3 K27M.
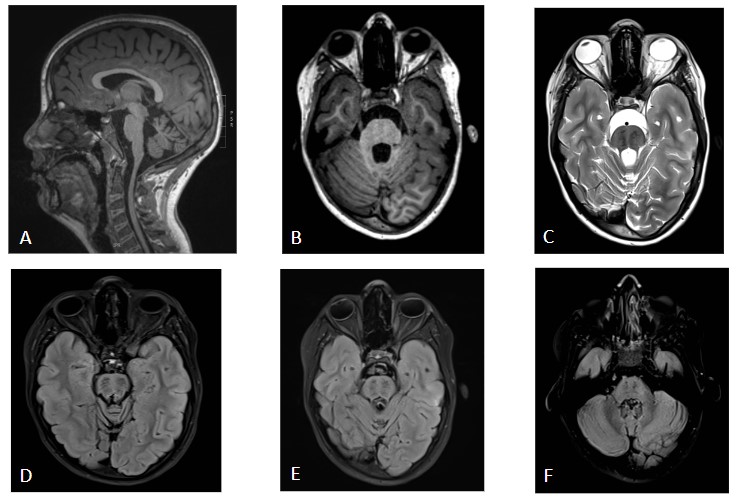
Clínica: Depende de la ubicación del tumor en la línea media. En el caso de la médula espinal suele ocasionar déficit motor y sensitivo.
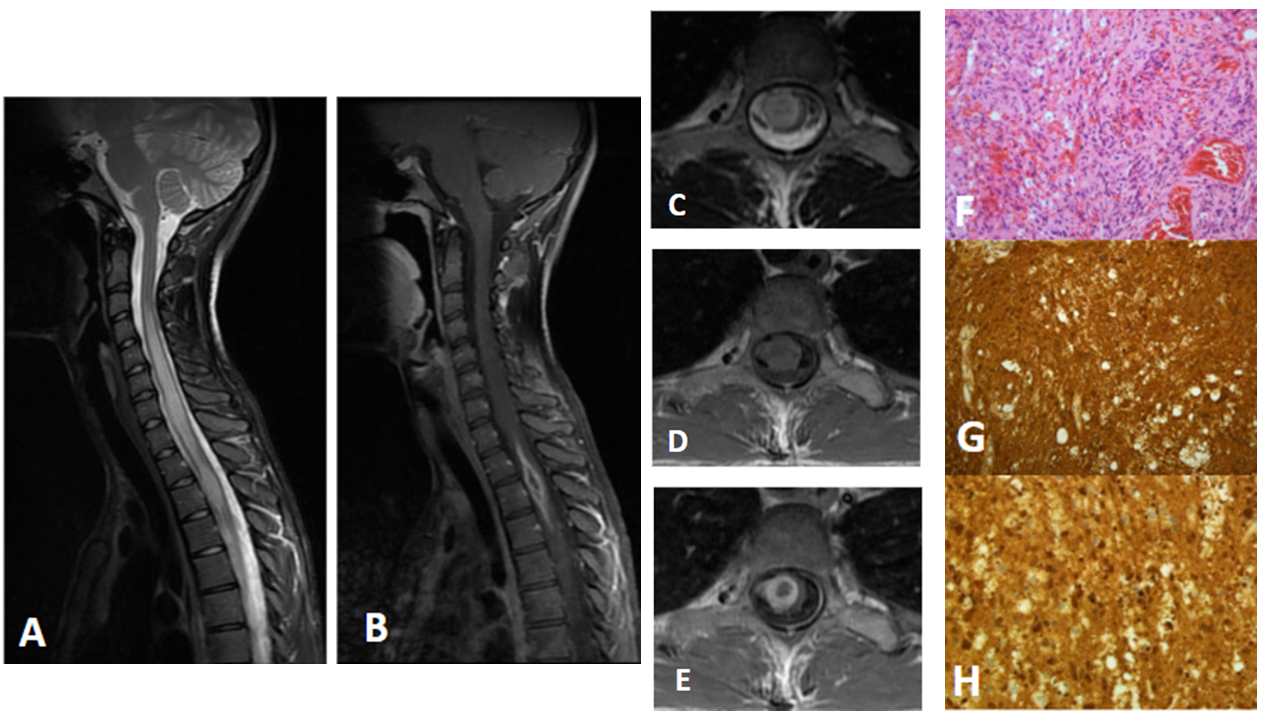
Hallazgos radiológicos: Cuando su ubicación es en la médula espinal, es un lesión de bordes bien delimitados, de localización intramedular y excéntrica, condicionado expansión de la médula. Es una lesión hipointensa en secuencias potenciadas en T1 y señal heterogénea en secuencias potenciadas en T2, con marcado realce tras la administración de gadolinio.
Actitud terapéutica: biopsia y cirugía. Es necesaria la asociación de terapias complementarias como la radioterapia y la quimioterapia.
Diagnóstico diferencial de lesiones intramedulares:
Tuberculoma intramedular caseificante: suelen ser hipointensos o isointensos con la médula en las imágenes ponderadas en T1 e hipointensos en las imágenes ponderadas en T2. Las lesiones suelen mostrar un realce en anillo tras la administración de gadolinio en imágenes ponderadas en T1. Normalmente asocian a un edema circundante. En nuestro caso Zhiel-Nilsen en LCR fue negativo.
Ependimoma celular: Es el tumor intramedular más frecuente en adultos; más frecuentemente en la región cervical de localización central en la médula. Importante componente quístico en imagen.
Metástasis: La incidencia de las metástasis intradurales es menor del 3% de los pacientes con enfermedad metastásica. Tras la administración de contraste suele presentar un realce homogéneo. En nuestro caso se realizó TC abdominopélvico descartando tumor primario.
BIBLIOGRAFÍA:
R. Moreno de la Presa. Neoplasias intradurales de columna: Lo que todo radiólogo debe conocer. Correlación anatomorradiológica. SERAM 2012.
M.S. Aboian. Imaging Characteristics of Pediatric Diffuse Midline Gliomas with Histone H3 K27M Mutation. AJNR Neuroradilogy. 2017
David N Louis. The 2016 World Health Organization Classification of Tumors of the Central Nervous System: a summary. Acta Neuropathol 2016;131:803–20.